 护理科普
护理科普
最新公告
“银龄护骨 科普护航”老年骨质疏松防治行动 | 静默的危机
信息来源:苏州市护理学会日期:2025-10-31作者:苏小护浏览次数:667
您是否出现了这样的问题——莫名的浑身酸痛?年纪越大,背越来越弯?打了个喷嚏,却骨折了?这些可能都是“静默的危机”骨质疏松在捣鬼。
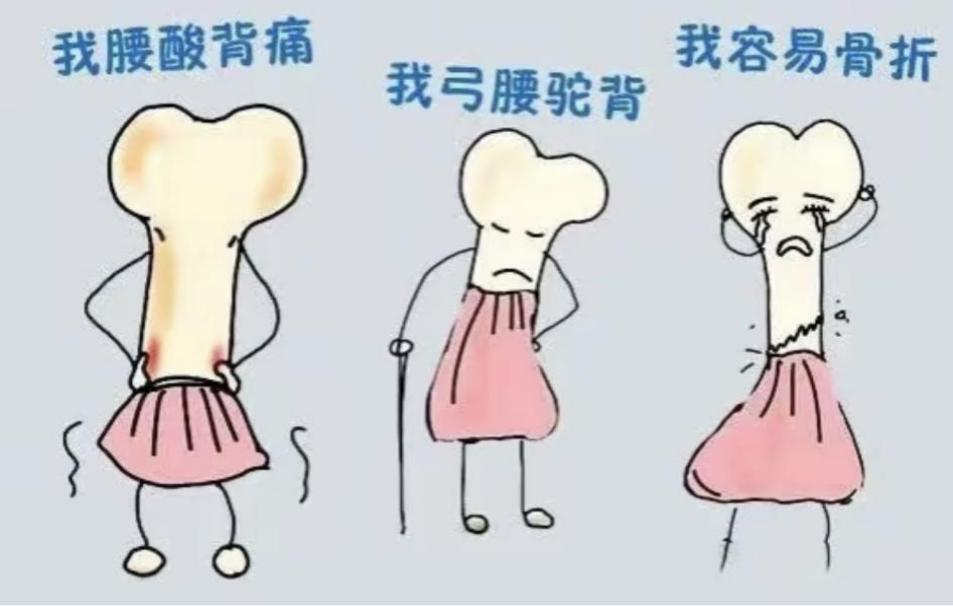
提到骨质疏松,很多人认为是老年人的问题,或者简单的与“缺钙”画上等号。但从医学上讲骨质疏松症是一种以骨量减低、骨组织微结构损坏,导致骨脆性增加、易发生骨折为特征的全身性骨病。
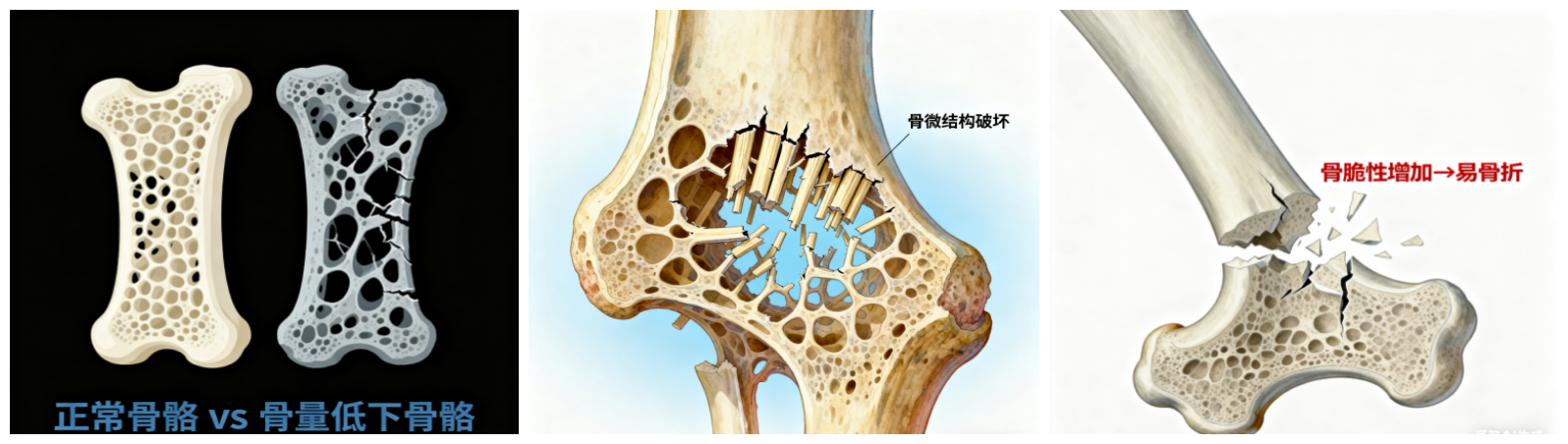
老年骨质疏松症的病理特征是:骨矿含量下降,骨微细结构破坏,表现为骨小梁变细、骨小梁数量减少、骨小梁间隙增宽。
老年骨质疏松症的发病因素和发病机制是多方面的,其中年龄增长造成的器官功能减退、组织细胞老化是主要因素。除内分泌因素外,多种细胞因子也影响骨代谢,降低成骨活性。钙和维生素D的摄入不足,皮肤中维生素D的合成底物向维生素D的转化不足,肝、肾功能减退,维生素D的羟化不足,骨髓间充质干细胞成骨分化能力下降;肌肉衰退,对骨骼的应力刺激减少,对骨代谢调节障碍,均影响骨代谢,导致成骨不足,破骨有余,骨丢失,骨结构损害,形成骨质疏松。
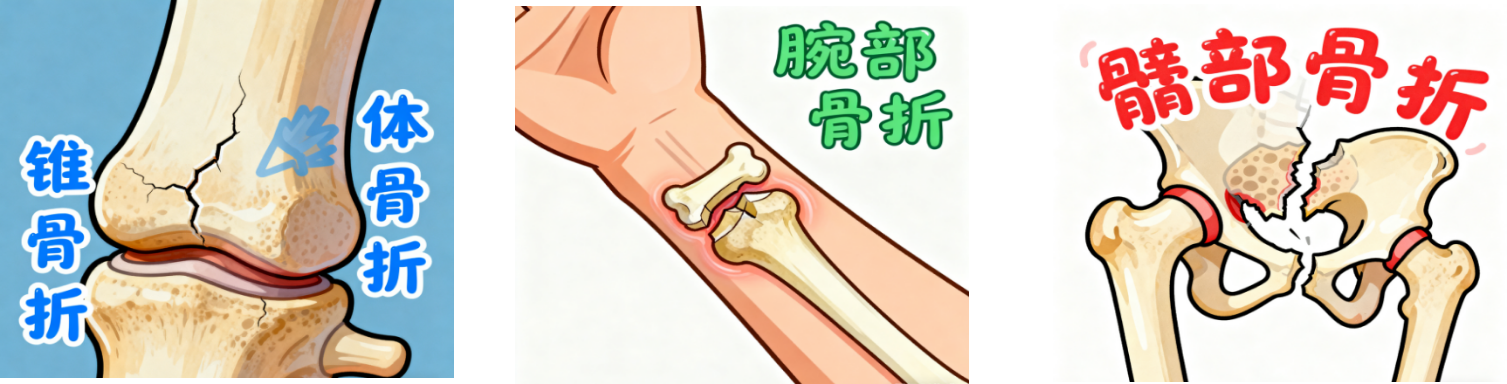
骨质疏松症最严重的后果是脆性骨折。数据显示:2010年我国脆性骨折患者达233万,其中髋部骨折36万,椎体骨折111万,其他脆性骨折86万;预测2035年我国主要脆性骨折(腕部、椎体及髋部)将达到483万例次,至2050年,该人数将达599万。更值得警惕的是,骨质疏松引发的髋部骨折1年内病死率约20%,致残率约50%,还可能导致慢性疼痛,严重影响生活质量。
年龄与性别因素 50岁以上人群,尤其是绝经后女性(雌激素水平下降会加速骨流失);70岁以上男性风险也显著增加。
遗传因素
家族中有骨质疏松病史或骨折史的人,患病风险更高(遗传因素占骨密度影响因素的60%-80%)。
生活方式因素
饮食失衡:长期钙、维生素D摄入不足,或过量饮用咖啡、碳酸饮料,影响钙吸收;缺乏运动;不良习惯:长期吸烟、过量饮酒。
疾病与药物因素
慢性疾病:糖尿病、甲状腺功能亢进、类风湿关节炎、慢性肾病等,会干扰骨代谢平衡;药物影响:长期服用糖皮质激素(如泼尼松)、某些利尿剂、抗癫痫药物等,可能导致骨量流失;特殊生理状态:孕期、哺乳期女性对钙的需求增加,若补充不足,会动用自身骨储备,增加后期患病风险。
骨质疏松重在预防,做好以下几件事情是关键——
双管齐下,补充“材料”与“搬运工”
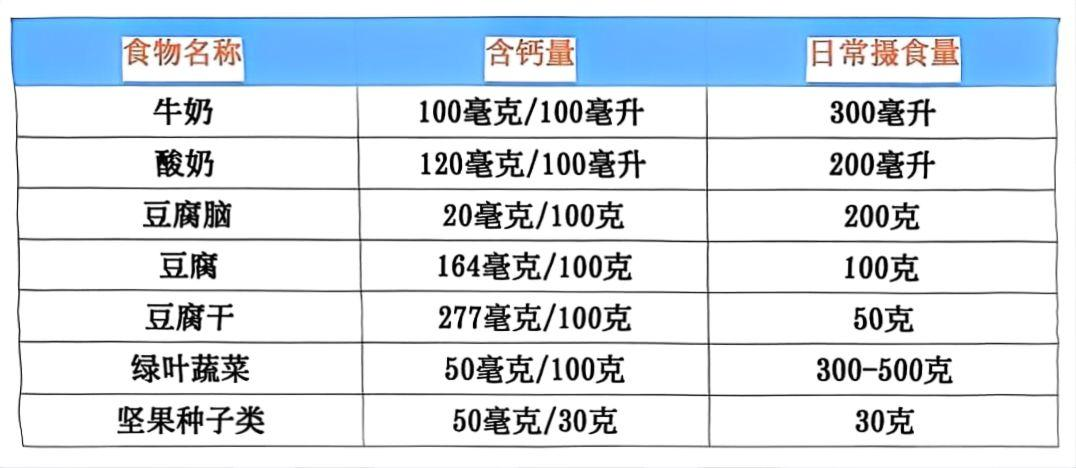
钙是骨骼的“材料”,维生素D是钙的“搬运工”。老年骨质疏松症患者普遍存在钙与维生素D不足或缺乏。联合补充钙与维生素D,双管齐下可以增加骨密度,降低骨折风险。
推荐老年骨质疏松患者每日的摄入量1000~1200mg,可耐受最高量为2000mg;奶制品和豆制品是日常饮食中钙摄入的主要来源,但虽然他们钙含量丰富,但仍基本无法满足每日钙需求量,因此除饮食补充外,每日尚需补充钙500~600mg。
没有维生素D,吃再多钙也不能被人体吸收。维生素D可通过日晒获得,建议日照至少每天20分钟,避开正午时间,来促进皮肤内生维生素D的形成,进而促进钙吸收;若维生素D的形成仍不足,则需要额外补充维生素D。

科学运动,让骨骼“更强壮”
很多老年人因害怕摔跤不敢运动,但其实科学运动是老年人预防骨质疏松的“利器”。老年人的运动因遵循“个体化”原则,量力而行,循序渐进;可以通过八段锦、五禽戏等运动,改善平衡能力;也可以进行提踵、抬腿等进行力量训练,增加腿部肌肉力量;在条件允许的情况下,可以进行负重运动,如慢跑、快走等,适度刺激骨的形成。
注意!运动前要适度热身哦!

健康生活,让骨骼更“健康”
日常生活中,有很多习惯会成为“钙克星”。咖啡因过量摄入、高盐饮食、高蛋白饮食都会促进尿中钙的排出;而碳酸饮料、抽烟、酗酒会影响维生素D的形成和钙的吸收。
注意!很多人认为的喝骨头汤补钙其实是错误观念哦!

预防跌倒,守护骨骼健康
对骨质疏松患者来说,跌倒及其并发症是最大威胁。
(1)穿合身的衣裤,穿低跟、防滑、合脚的鞋有助于预防跌倒;
(2)日常活动“慢字当头,稳字优先”——慢起床、慢走路、避免风险行为;
(3)为老年人打造一个“安全家”——清理杂物,保持家庭环境明亮整洁;同时保持地面干燥,做好防滑措施;如有需要,可以安装扶手等辅助器具。
高危人群—早筛查,早干预
“骨质疏松”的静默在于,在骨折发生前,早期出现的症状如腰背酸痛、疲劳无力等容易被忽视,而骨量却在不知不觉中流失。因此建议高危人群哪怕没有症状也要每两年进行一次骨密度检查。如果有骨质疏松家族史或有骨折史或糖皮质激素药物治疗的高危人群,建议每年进行骨密度测定。
如果您已经确诊骨质疏松,不要慌张害怕,及时就医,在医生指导下使用抗骨质疏松药物。
骨质疏松并非衰老的必然结局,而是一种可防、可治的疾病。它需要我们投入一生的关注:在青年时期尽力积累更高的“骨量银行”,在中老年时期通过科学的生活方式延缓“支出”,科学应对骨骼的“隐形危机”,并在风险来临时,勇敢、及时地寻求专业医疗帮助。让我们从今天关心我们的骨密度,共同行动起来,撑起一个挺拔、无虑的晚年。

